Почечные абсцессы представляют собой редкое осложнение острого гнойного пиелонефрита [1]. Они могут возникать как следствие гнойного расплавления ткани в результате воспалительного процесса, объединения группы гнойничков при апостематозном пиелонефрите. Гнойный пиелонефрит – это инфекция верхних мочевыводящих путей, в частности почечной паренхимы и лоханки [2]. Большинство инфекций почечной паренхимы возникают вторично по отношению к проникновению бактерий через уретру и мочевой пузырь. У мужчин простатит и гипертрофия предстательной железы, вызывающие обструкцию уретры, предрасполагают к бактериурии. Гематогенный острый пиелонефрит возникает у пациентов с хроническими заболеваниями, ослабленных и у тех, кто получает иммуносупрессивную терапию [2]. Если инфекция вызвана типичным патогеном у иммунокомпетентного пациента с нормальной анатомией мочевыводящих путей и функцией почек, то острый пиелонефрит считается неосложненным.
Неправильный диагноз может привести к различным осложнениям, включая абсцессы почек. Часто пациенты предъявляют жалобы типичные для пиелонефрита, а обнаружение гнойного расплавления происходит при визуализации. Абсцессы могут располагаться как в мозговом (кортикомедуллярный абсцесс), так и в корковом слое почки (карбункул, кортикальный гнойник) [3]. Частота появления почечных абсцессов составляет около 0,2% от всех внутрибрюшинных гнойно-деструктивных новообразований. Летальность составляет 12%, но при несвоевременной диагностике она выше [4]. Большинство случаев возникает у пациентов с предрасполагающими факторами, такими как иммуносупрессия. Абсцесс может проявиться в виде острого неотложного состояния или скрыто протекать в виде хронического заболевания. Диагноз не столь очевиден, что является серьёзной проблемой в диагностике, так как абсцесс может имитировать опухоль почки, поэтому требует высокой клинической подозрительности, и его лечение заключается в применении парентеральных антибиотиков и противогрибковых препаратов, связанных или не связанных с хирургическими вмешательствами, такими как нефростомия и нефрэктомия [5].
Основным этиологическим фактором является размножение условно-патогенных микроорганизмов, таких как E. Colli, S. Aureus, Klebsiella, бактерий семейств Acinetobacter, Proteus. Существует несколько путей попадания патогенных агентов в верхние отделы мочевыводящих органов: уриногенным (через мочеточники из нижних отделов мочевыводящей системы), гематогенным (через кровь из других очагов инфекции), лимфогенным (распространение инфекции по лимфатическим протокам), контактным (перемещение возбудителя из прилежащих к органу воспаленных тканей) [5].
После попадания в почечную ткань микроорганизмы вызывают развитие гнойно-воспалительных реакций в паренхиме почки, но особенностью перечисленных уропатогенов является их способность разлагать тканевую глюкозу и лактат с образованием углекислого газа и водорода. Образующийся газ инфильтрирует интерстициальную ткань почки, затем может прорываться через почечный синус и распространяться на околопочечную клетчатку [4]. С распространением инфекции возникает воспалительный очаг, внутри которого образуется гнойное расплавление тканей или их некроз. Воспалительная реакция характеризуется повышением выработки нейтрофилов, макрофагов, различных фагоцитов. Воздействие иммунных клеток на патологический очаг сопровождается обширной некротизацией тканей и образованием гноя, что увеличивает риск проникновения патогенов в кровь (уросепсис). Для изоляции очага воспаления от здоровых тканей запускаются защитные механизмы, и образуется капсула за счет отложения фибрина [6]. В случае отсутствия правильного и своевременного лечения гнойный очаг разрушает окружающие ткани. В результате исхода, абсцесс может замещаться грануляционной и соединительной тканями, формироваться кисты или происходит петрификация при отложении солей извести.
Разнообразие классификаций почечного абсцесса представлены на рис. 1.
В связи с этим, является актуальным разбор клинических случаев абсцесса почки, показывает важность осведомленности о данной патологии и позволяет своевременно провести комплексное обследование и лечение.
Цель исследования – описание клинического случая осложнения инфекции мочевыводящих путей – абсцесса почки.
Материалы и методы исследования
Материалом для изучения явилась история болезни стационарного больного урологического отделения с основным диагнозом – абсцесс правой почки.
Результаты исследования и их обсуждение
13.03.23 в урологическое отделение госпитализирован мужчина 54 лет с жалобами на повышение температуры тела до 38,5°С, боль в правой поясничной области. Считает себя больным с 02.03.2023, когда ухудшилось самочувствие после перенесенного острого пиелонефрита. Из anamnesis vitae: аллергологический анамнез не отягощён; хронические заболевания: гипертоническая болезнь, хроническая сердечная недостаточность. Вирусные гепатиты, ВИЧ, гемотрансфузии – отрицает.
При осмотре пациента: рост 171 см., масса тела 70 кг, общее состояние удовлетворительное, сознание по шкале Глазго 15 баллов, кожные покровы розового цвета, без высыпаний. Отёки не определяются. Лимфатические узлы при пальпации не увеличены, безболезненны. Менингеальные симптомы не определяются. Частота сердечных сокращений 80 ударов в минуту.
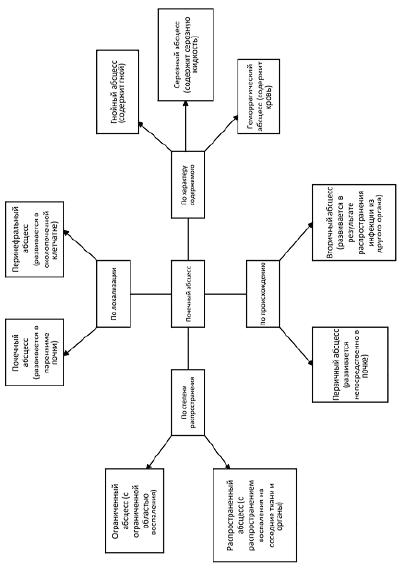
Рис. 1. Классификация почечного абсцесса
Артериальное давление 133/80 мм. рт. ст. Перкуторно границы сердца не изменены. При аускультации тоны сердца ритмичные, ясные, патологические шумы не выслушиваются. Частота дыхательных движений 16 в минуту. Насыщение крови кислородом (сатурация): 98%. При аускультации легких: дыхание везикулярное, хрипов нет.
Пальпация органов брюшной полости безболезненна, печень по краю реберной дуги, селезенка не пальпируется. Симптом поколачивания с права положительный, слева – отрицательный. Наружные половые органы развиты правильно, в соответствии с полом и возрастом. Наружное отверстие уретры расположено в типичном месте, выделений из уретры нет. Головка полового члена свободно обнажается; оценка характера мочеиспускания: самостоятельное свободное, не затруднено, произвольное, безболезненное. Моча светлая; диурез 2 л/сутки. При пальцевом ректальном исследовании предстательная железа не увеличена, гладкая, плотно-эластичная, контуры ровные, междолевая бороздка выражена, безболезненная, размером примерно 3х3см.
Были проведены лабораторные методы исследования. В общем анализе крови: лейкоцитоз (20.2×109/л), лимфоцитоз (5.2×109/л), моноцитоз (2.6×109/л), гранулоцитоз (12.4×109/л), эритроцитоз (5,82×1012/л), тромбоцитоз (924×109/л), повышение СОЭ (60мм/ч).
Результаты общего анализа мочи: протеинурия (0,7 г/л), лейкоцитоз (5 в поле зрения), незначительное количество плоского эпителия. Содержание уровня С-реактивного белка в сывороточной крови 160 мг/л.
При ультразвуковом исследовании почек было выявлено: неправильная форма правой почки, в средней трети справа визуализируется жидкостное образование размерами 17 х 15 мм с толстой неравномерно эхогенной капсулой, с перегородками внутри и анаэхогенной взвесью. Чашечки расширены, лоханка не расширена (рис. 2).
При проведении всех необходимых видов исследования был поставлен основной диагноз: абсцесс правой почки.
Было проведено следующее лечение: консервативное (были назначены антибиотики и нестероидные противовоспалительные средства и препараты для профилактики НПВС – гастропатии), хирургическое (пункция абсцесса правой почки).
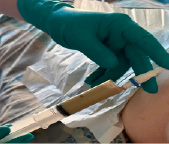
Пункция проводилась в условиях местного обезболивания по задней подмышечной линии ниже реберной дуги справа, при помощи ультразвукового наведения (рис. 3А). Был проведен нефростомический дренаж абсцесса почки. В результате было извлечено 150 мл желтовато-серого гноя (рис. 3Б).
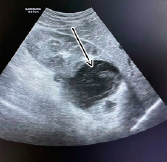
Рис. 2. УЗИ-картина образования правой почки
А
Б
Рис. 3. А – введение пункционной иглы в абсцесс правой почки. Б – Количество экссудата полученного в результате пункции
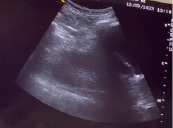
После проведённых манипуляций состояние пациента улучшилось. Были проведены повторные лабораторные и инструментальные анализы. При сравнении с показателями во время поступления в урологическое отделение отмечается тенденция к их снижению. Уровень лейкоцитов, лимфоцитов, моноцитов, гранулоцитов и тромбоцитов пришли в норму. Снизился уровень С-реактивного белка (46 мг/л) и СОЭ (14 мм/ч). Для дальнейшего контроля состояния пациента было назначено ультразвуковое исследование почки больного, в результате которого была установлена положительная динамика: отсутствие жидкостного образования, нормальная форма почки и толщина капсулы, чашечно-лоханочная система не расширена (рис. 4).
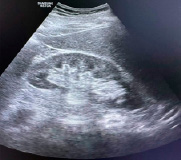
Рис. 4. УЗИ-картина правой почки после пункции
Заключение
Таким образом выбранная тактика лечения для данного клинического случая является наиболее эффективная. Прогноз после комплексного лечения благоприятный, о чем свидетельствует скорая нормализация состояния здоровья пациента. Дальнейший контроль должен осуществляться при помощи УЗИ диагностики.
Клиницистам следует более настороженно относиться к состоянию пациентов и предполагать возможное наличие абсцесса почки, даже при отсутствии клинических показателей, что поможет своевременно отреагировать на изменения состояния больного и избежать тяжелых последствий для организма.
Библиографическая ссылка
Аносова С.Р., Трофимова С.С., Ануфриева Е.И., Макеева А.В. АБСЦЕСС ПОЧКИ КАК ОСЛОЖНЕНИЕ ПИЕЛОНЕФРИТА НА ПРИМЕРЕ КЛИНИЧЕСКОГО СЛУЧАЯ // European Journal of Natural History. 2024. № 3. ;URL: https://world-science.ru/en/article/view?id=34387 (дата обращения: 26.04.2026).
DOI: https://doi.org/10.17513/ejnh.34387

