Scientific journal
European Journal of Natural History
ISSN 2073-4972
ИФ РИНЦ = 0.204
COVID‐19 IN PATIENTS WITH NON-HODGKIN’S LYMPHOMAS: A RETROSPECTIVE CASE SERIES
Неходжкинские лимфомы (НХЛ) – системные злокачественные опухоли иммунной системы из клеток внекостномозговой лимфоидной ткани различной гистогенетической принадлежности и степени дифференцировки, что определяет разнообразие и особенности вариантов этих опухолей [1, c.70; 2, с.3; 3, с.1732].
Существует много подвидов неходжкинских лимфом, которые отличаются друг от друга по гистологической картине, молекулярным признакам, клиническим проявлениям и подходам к их лечению. Мужчины заболевают значительно чаще, чем женщины. В России регистрируется примерно 4-5 случаев НХЛ на 100 тыс. населения. Риск заболевания повышается с возрастом, достигает пика к 80-90 годам, вероятно, это связано с общим старением населения. Определенную роль в быстром росте заболеваемости НХЛ вносят ВИЧ-инфекция, вирус гепатита С, аутоиммунные заболевания и возможное действие вредных факторов окружающей среды. Однако основные причины остаются неизвестными [2, с.15; 4, с.134].
НХЛ классифицируют по типу течения заболевания (медленное и агрессивное). Среди вялотекущих НХЛ самой распространенной является фолликулярная лимфома (ФЛ). Данный гистологический вариант лимфомы не имеет специфических симптомов и, зачастую, человек может жить с ФЛ, не подозревая, что ему нужно обратиться к специалисту. Агрессивные же подтипы лимфом, напротив, при отсутствии необходимой терапии могут привести к летальному исходу за несколько месяцев. К таким относятся: диффузная В-крупноклеточная лимфома (ДВКЛ). Эффективность лечения высока, около 60% с ДВКЛ удается вылечить после первичной терапии, в 20-25 % случаев возникают рецидивы, а в 15% опухоль вообще не отвечает на текущую терапию. При вялотекущей форме эффективность лечения составляет 90% [5, c.1361-62, 6, с.43-52].
Возникшая пандемия новой коронавирусной инфекции COVID-19 ставит перед врачами онкогематологами новые задачи по адаптации ведения онкологических больных в этих условиях [7, с.46]. Нарушения в иммунной системе, вызванные опухолевым процессом и проводимой химиотерапией, являются причиной высокого риска развития инфекционных осложнений у пациентов с онкогематологическими заболеваниями [8, с.72]. Новая коронавирусная инфекция вызвана SARS-CoV-2 – оболочечным вирусом с одноцепочечной РНК позитивной полярности, относящимся к семейству Coronaviridae, роду Betacoronavirus, подроду Sarbecovirus. Источником инфекции является больной человек, в том числе находящийся в инкубационном периоде заболевания, и бессимптомный носитель SARS-CoV-2.
Клинические варианты и проявления COVID-19: ОРВИ (поражение только верхних отделов дыхательных путей); пневмония без дыхательной недостаточности; ОРДС (пневмония с ОДН); сепсис, септический (инфекционно-токсический) шок; ДВС-синдром, тромбозы и тромбоэмболии. Гипоксемия (SpO2 < 88%) развивается более чем у 30 % пациентов [9, с.16-17]. Как отмечают многие авторы [8, c.75; 10, с.40; 11, с. 3470] инфекция COVID-19 протекает гораздо тяжелее у онкогематологических больных, сопровождается высокой летальностью и имеет тенденцию к замедленной элиминации вируса. Новой коронавирусной инфекции COVID-19 подвержены пациенты с онкогематологическими заболеваниями, несколько чаще других при наличии острого лимфобластного лейкоза (ОЛЛ) и НХЛ [10, c.40].
Цель исследования – изучить влияние COVID-19 на течение и прогноз НХЛ.
Материалы и методы исследования
В исследование было включено 10 больных с установленным диагнозом НХЛ в возрасте от 27 до 76 лет (медиана возраста 64,5 лет, интерквартильный разброс 60 – 74). Период наблюдения с марта 2020 года по октябрь 2021 год. Критериями диагноза НХЛ были: морфологическое и иммунногистохимическое исследования биопсийного материала, компьютерная томография (КТ) органов грудной клетки, брюшной полости и/или позитронно-эмиссионная томография (ПЭТ – КТ). Морфологическая картина (рис. 1) у 3 больных была представлена ДВКЛ, у 3-х – В-клеточной лимфомой из клеток маргинальной зоны, у 2-х – ФЛ и по 1-му – с В-мелкоклеточной лимфомой и с В-клеточной лимфомой из клеток мантийной зоны, классический вариант с индексом пролиферативной активности Ki-67 всего 15%. Таким образом, 70% больных НХЛ было с индолентными лимфомами.
Всем пациентам с впервые диагностированной НХЛ выполнялись: общий анализ крови, биохимические показатели крови. Для уточнения распространения опухолевого процесса на момент установления диагноза всем пациентам была выполнены КТ грудной клетки, брюшной полости и/или ПЭТ-КТ.
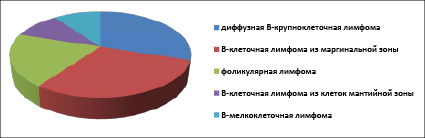
Рис. 1. Морфологическая картина НХЛ
При появлении симптомов ОРВИ – ПЦР РНК SARS – CoV-2, общий анализ и биохимические показатели крови в динамике, маркеры воспаления (С – реактивный белок (СРБ), ферритин), Д-димер, иммунограмма (CD19+) – маркер В-лимфоцитов, КТ грудной клетки.
Стадирование НХЛ проведено согласно рекомендациям Ann Arbor [12, с.181-184]. Продвинутые стадии лимфомы были зафиксированы у 6 пациентов (60%), у одной из них изолированное поражение костного мозга, которое клинически проявлялось панцитопенией. II стадия болезни была у 1 пациента (10%), III стадия – у 3 человек (30%). Экстранодальная локализация, в виде одностороннего поражения костей лицевого черепа со специфической инфильтрацией решетчатого лабиринта, полости носа, лобной пазухи и параорбитальной клетчатки, была диагностирована у 1 пациента. У 40% (4 больных) встречалось массивное поражение лимфоузлов более 6 см.
Все пациенты, включенные в исследование, имели общее состояние по системе ECOG 0-1 баллов [13, с.99; 14, с.651].
Статистическая обработка данных проводилась в программах Excel и Statistica 10.0. Непрерывные и категориальные переменные представлены как медиана (Ме) и интерквартильный разброс (25, 75 процентиль) и N (%) соответственно. При статистической обработке данных применялся непараметрический метод корреляционного анализа Спирмена для исследования взаимосвязи как количественного, так и качественного порядкового признака.
Результаты исследования и их обсуждения
Все пациенты на различных этапах лечения НХЛ заболели новой коронавирусной инфекцией. Течение COVID-19 у всех пациентов осложнилось двухсторонней полисегментарной пневмонией с различным объемом поражения легочной ткани. КТ 3-4 наблюдалось в 70% случаев, КТ 2 – у 30% больных. В раннем периоде манифестация COVID-19 проявлялась лихорадкой. В течение 7 – 10 дней нарастала симптоматика гипервоспаления.
В период включения в исследование 3 пациентов НХЛ получили 3 и более линий химиотерапии, что связано с резистентностью лимфопролиферативного заболевания. В лечении применялись различные схемы (BR, R-CHOP, DA-R-EPOCH) с включением моноклонального антитела СD20+ – ритуксимаб. К моменту инфицирования COVID-19 50% больных получили от 1 до 3 курсов полихимиотерапии (ПХТ), 20% – 4-6 курсов ПХТ, более 15 курсов химиотерапии проведено у 3 пациентов (30%) (таблица).
Следует отметить, что у 3 (30%) больных была достигнута стабилизация опухолевого процесса. Это были пациенты с резистентной формой лимфомы. Частичный ответ по терапии НХЛ был зафиксирован у 60% (6 человек). В одном случае у пациента с В-клеточной лимфомой из клеток маргинальной зоны получена полная ремиссия при диагностировании коронавирусной инфекции. Известно, что пандемия COVID-19 в настоящий момент оказывает существенное негативное влияние на лечение пациентов с онкологической патологией, в том числе больных НХЛ [10, c.40].
Влияние COVID-19 на течение и прогноз НХЛ
|
№ п/п |
Характеристика |
Кол-во блоков ПХТ |
Стадия НХЛ |
Объем поражения легких при КТ (COVID-19) |
CD19+ (N = 5-19%) |
Летальный исход |
|
1 |
Пациент А., 76 лет |
6 |
4 |
3 |
3,4 |
- |
|
2 |
Пациент Д., 74 года |
3 |
2 |
2 |
5 |
+ |
|
3 |
Пациентка К., 65 лет |
1 |
3 |
3 |
7 |
+ |
|
4 |
Пациентка К., 27 лет |
5 |
3 |
4 |
4,8 |
- |
|
5 |
Пациент М., 64 года |
2 |
4 |
2 |
8,4 |
- |
|
6 |
Пациентка С., 61 год |
15 |
4 |
3 |
3,8 |
- |
|
7 |
Пациент У., 65 лет |
3 |
4 |
4 |
4 |
+ |
|
8 |
Пациентка М., 52 года |
15 |
3 |
4 |
1,6 |
+ |
|
9 |
Пациент Ш., 80 лет |
35 |
4 |
3 |
1,3 |
+ |
|
10 |
Пациентка К., 60 лет |
2 |
4 |
2 |
9,3 |
- |
CD-19 является ключевой молекулой трансдукции сигналов, регулирующих развитие, активацию и дифференцировку В-лимфоцитов. Этот антиген экспрессируется практически на всех клетках В-ряда и не обнаруживается на лимфоидных клетках других типов. Данный маркер рекомендован для количественной характеристики общей популяции В-лимфоцитов. Определение этого показателя вызывает значительный интерес за счет того, что связан с продукцией антител. Снижение данного показателя характеризует гипореактивность, иммунодефицит. Повышение СD19 встречается при аутоиммунной патологии, В-клеточных лимфомах [1, с.80; 15, с.26-28] .
В нашей серии наблюдений (таблица) значительное снижение числа CD19+ констатировано у 60% больных (медиана 3,6%, интерквартильный разброс 1,6 – 4).
Отмечена отрицательная корреляционная связь между количеством блоков ПХТ и уровнем CD19+ (r=-0,9, p<0,05).
Летальность в ковидном стационаре в течение месяца после инфицирования Covid-19 в наблюдаемой группе составила 30% (3 человека) и связана с прогрессированием симптомов острого респираторного дистресс-синдрома (ОРДС), из них в двух случаях отмечалась глубокая нейтропения, в связи, с чем пациенты получали стимуляторы лейкопоэза. Еще 2 пациента умерло после выписки из стационара в сроке от 2 до 3 месяцев в связи с продолжающемся синдромом гипервоспаления и повторным выделением РНК вируса Sars-Cov-2 методом ПЦР, при ранее полученных троекратно отрицательных тестов. У данных двух больных количество CD19+ клеток составляло 1,3% и 1,6%. При количественном определении АТ IgG Sars-Cov-2 через 2 месяца после инфицирования Covid-19, уровень антител у одного пациента был равен 2,3 BAU/мл, у второго АТ не определялись.
Живы по настоящее время половина больных. В одном случае зафиксирован постковидный синдром, сопровождающийся гипертермией, общей астенизацией, повышением уровня Д-димера, требующим проведение пульс-терапии метилпреднизолоном на фоне антикоагулянтов с полным разрешением, количество CD19+клеток у данной пациентки составил 3,8%.
Тяжелых осложнений после перенесенной коронавирусной инфекции не было у 3 пациентов, что объясняется малым количеством предшествующих курсов ПХТ (два в двух случаях) и в одном случае, вероятно, за счет ранее сформировавшегося иммунитета против коронавирусной инфекции (пациентка заболела Covid-19 повторно через 5 месяцев от первичного инфицирования). У данных больных НХЛ количество CD19+клеток составил 8,4%, 9,3% и 4,8%, соответственно.
Один пациент НХЛ после инфицирования Covid-19 находится под наблюдением (период 3 месяца). Несмотря на нормализацию показателей, характеризующих активность коронавирусной инфекции: СРБ, Д-димер, ферритин, у больного сохраняются эпизоды лихорадки до 39С, повторное выделение РНК Sars-Cov-2 методом ПЦР после полученных ранее отрицательных тестов. Количество CD19+ клеток 3,4%. Следует отметить, что у данного пациента констатирована полная ремиссия после 6 курсов ПХТ.
Многие авторы отмечают, что пациенты в возрасте старше 60 лет в статусе прогрессии (рецидива) основного онкогематологического заболевания имеют более высокий риск неблагоприятно исхода COVID-19 [8, c. 76; 10, с.40; 11, с.3474], что соответствует и нашим данным.
Заключение
Несмотря на то, что большинство больных (90%) в анализируемой группе было с III и IV стадией НХЛ, общее состояние пациентов по шкале EСOG оставалось 0-1 баллов. Все пациенты на различных этапах лечения НХЛ заболели новой коронавирусной инфекцией. Течение COVID-19 у всех пациентов осложнилось двухсторонней полисегментарной пневмонией. Летальность от коронавирусной инфекции в группе наблюдения больных НХЛ составила 50% и была ассоциирована со снижением уровня CD19+клеток. Также отмечено персистирование вируса Sars-Cov-2 с последующей ранней реактивацией у пациентов НХЛ с пониженным количеством CD19+. Таким образом, у больных НХЛ при планировании ритуксимабсодержащих программ необходимо проведение вакцинации от коронавирусной инфекции, и в последующем оценивать глубину иммунодефицита по уровню CD19+ клеток.
Библиографическая ссылка
Соловьева А.А., Гребенникова И.В., Пороткова О.В. COVID-19 У ПАЦИЕНТОВ С НЕХОДЖКИНСКИМИ ЛИМФОМАМИ: РЕТРОСПЕКТИВНЫЙ АНАЛИЗ СЛУЧАЕВ // European Journal of Natural History. 2022. № 1. ;URL: https://world-science.ru/en/article/view?id=34237 (дата обращения: 05.05.2026).

